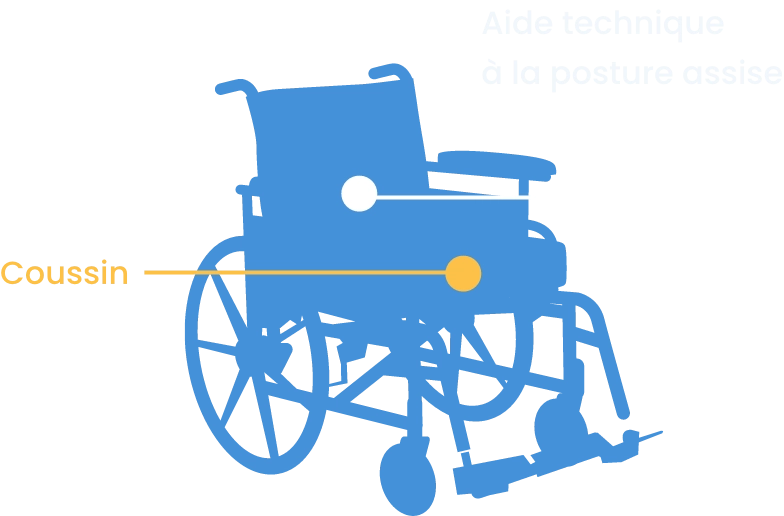
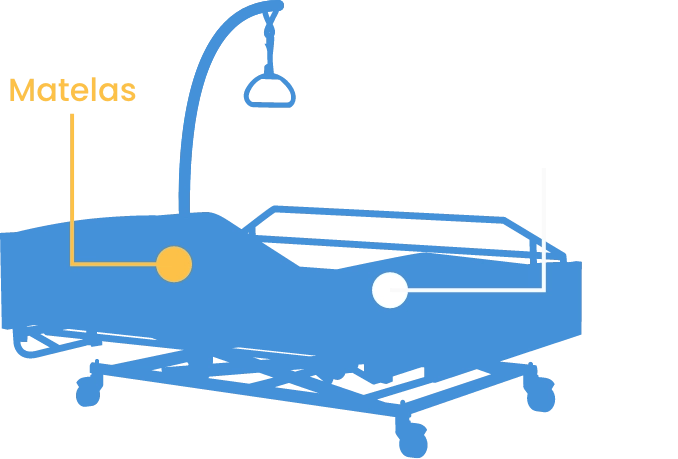
Plurifactorielle, l’escarre est considérée comme une plaie chronique, caractérisée par un délai de cicatrisation allongé.
Douloureuse, et sujette aux infections, elle peut aussi engendrer une souffrance psychologique.
Classification de l’escarre
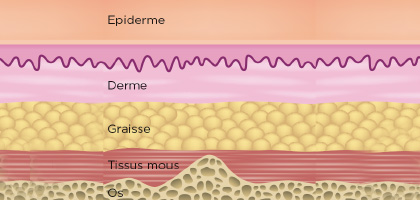
Stade 0 Peau saine
Stade 1
Erythème persistant ou qui ne blanchit pas
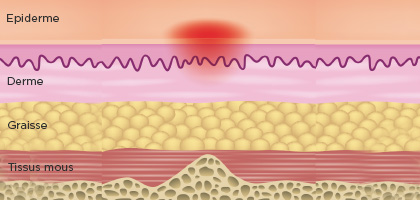
Peau intacte avec un érythème qui ne blanchit pas à la pression, généralement situé au niveau d’une saillie osseuse (pour les peaux à pigmentation foncée, le blanchiment pourrait ne pas être visible), sa couleur peut différer des zones environnantes. La zone peut être algique, dure, molle, plus chaude ou plus froide par rapport aux tissus adjacents.
Stade 2
Atteinte partielle
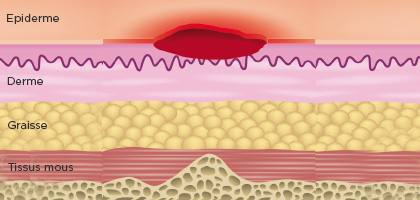
Perte tissulaire partielle du derme qui se présente sous la forme d’une ulcération peu profonde avec un lit de plaie rouge rosé, sans fibrine. Elle peut également se présenter comme une phlyctène fermée ou ouverte, remplie d’un liquide séreux clair ou séro-sanguinolent. Elle se présente comme une ulcération peu profonde sèche ou humide / brillante, sans fibrine ni ecchymose (atteinte profonde des tissus). Ce Stade ne devrait pas être utilisée pour décrire les dermabrasions, brûlures, dermites du siège associées à l’incontinence, la macération ou l’excoriation.
Stade 3
Perte de tissus cutané
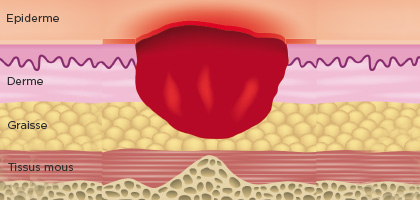
Perte complète de tissu cutané. Le tissu adipeux de l’hypoderme peut être visible, mais l’os, les tendons ou les muscles ne sont pas exposés. Il peut y avoir la présence de fibrine mais sans que celle-ci cache la profondeur de la perte tissulaire. Elle peut inclure du sous-minage ou des tunnélisations. La profondeur de l’escarre de Stade 3 dépend de sa localisation anatomique. Les zones avec un tissu adipeux important peuvent développer des escarres de Stade 3 extrêmement profondes. L’os et les tendons ne sont pas visibles ou directement palpables.
Stade 4
Perte tissulaire complète
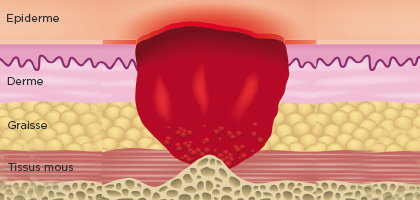
Perte tissulaire complète avec exposition osseuse, tendineuse ou musculaire. De la fibrine ou de la nécrose peut être présente. Souvent, elle présente des sous-minages et tunnélisations. La profondeur de l’escarre de Stade 4 dépend de sa localisation anatomique. L’escarre de Stade 4 peut s’étendre au muscle et/ou aux structures de soutien (comme le fascia, les tendons ou les capsules articulaires). L’os et les muscles sont exposés, visibles ou directement palpables.
* D’après le Guide de référence abrégé EPUAP (European Pressure Ulcer Advisory Panel).
Typologie du risque d’escarre
ÉTIOLOGIE
IMMOBILISATION
> 2-3 heures, compression prolongée
MORPHOTYPE :
poids/morphologie
ÂGE
ÉTAT NUTRITIONNEL :
carences, désordres métaboliques, digestifs, rénaux…
MACÉRATION :
hyperthermie, déficit immunitaire
INSENSIBILITÉ :
surdosage neuroleptiques,paralysie
TROUBLES RESPIRATOIRES
TROUBLES SANGUINS
TOPOGRAPHIE DE L’ESCARRE
PREMIÈRE ZONE MENACÉE PAR LE RISQUE D’ESCARRE :
la zone Sacro-Fessière (50 % des escarres)
SECONDE ZONE DE PRÉVALENCE :
les Talons (35 %)
TROISIÈME ZONE :
l’Occiput (10 %)
QUATRIÈME ZONE :
les Omoplates (5 %)
L’escarre en chiffres
Prévalence / incidence
70 000 à 112 000
La prévalence des escarres à domicile a été estimée entre 70 000 et 112 000 cas par an. (Avis HAS CNEDIMTS du 22 décembre 2009)
8,6 % -4,3%
En France, la prévalence (nombre de patients porteurs d’escarre un jour donné) moyenne de l’escarre chez les patients hospitalisés est de 8,6 %.
L’incidence (proportion de patients développant une escarre au cours de leur séjour) est de 4,3%.
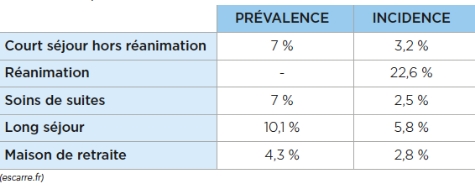
Des chiffres qui varient selon l’activité :
Âge moyen
74 à 78 ans
L’âge moyen des porteurs d’escarres est de 74 ans. (escarre.fr)
À domicile, l’âge moyen est de 78 ans, 60 % ont plus de 80 ans et 80 % plus de 70 ans.
(Améliorer la qualité du système de santé et maîtriser les dépenses : propositions de l’Assurance Maladie pour 2014)
Durée de vie
Une escarre multiplie
x 2
Le risque de mortalité du patient
x 3
Le risque de mortalité du patient
lorsque l’escarre est multiple
Coût
15 200 €
Coût moyen du traitement d’une escarre.
de 7 620 € à 76 220 € selon l’importance.
(L’escarre, évaluation et prise en charge. Ed. Frison-Roche - 1995) (Pharmacies contemporaines- mai 1997)
5 patients
porteurs d’escarres utilisent la moitié du budget annuel d’un service de 28 lits.
(Deparcy D. Gambier L., Valorisation économique de l’éducation de la personne soignée, dans Economie et
escarre, revue L’Escarre, déc.2005, n°28
+ 11,2 jours /
+ 5 612 €
Les escarres sont responsables d’une augmentation de 11,2 jours de la durée moyenne de séjour soit un surcoût de 5612 € pour un patient. (étude de l’IRDES publiées en 2011)
Bénéfice de la prévention
87 %
Une étude américaine menée en 2010 montre qu’une prise en charge à titre préventif réduit l’incidence de l’escarre de 87 %
(Brem H, High Cost of Stage IV Pressure Ulcer, Am J Surg, 2010 : 200 : 473-477)
-5%
Une réduction de prévalence des escarres de 5 % se traduirait par une économie de 50 millions d’euros sur les soins de ville en France.
(Améliorer la qualité du système de santé et maîtriser les dépenses : propositions de l’Assurance Maladie pour 2014. CNAMTS ; 2013)
Conclusion :
Le meilleur traitement des escarres reste leur prévention
Le rôle des supports de prévention
Répartir les zones de pressions
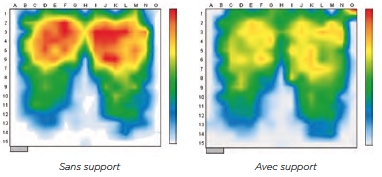
Les zones à risque d’escarre élevé sont les zones où les pressions exercées sur les tissus par le support et les os sont maximales. Le rôle des supports de prévention consiste à réduire les pressions sur les zones où elles sont maximales, en répartissant les appuis de façon plus harmonieuse sur l’ensemble de la surface en contact avec le support. Le transfert des pressions vers les zones à moindre risque permet donc une diminution des pressions maximales, et réduit par là même le risque d’escarre.
Le transfert des pressions des zones à risque vers les zones à risque moindre s’opère
Grâce à la souplesse et à l’élasticité du matériau.
Par l’augmentation de la surface de contact avec le support, ce qui permet le transfert de pressions.
Par la réduction des effets de frictions et de cisaillements.
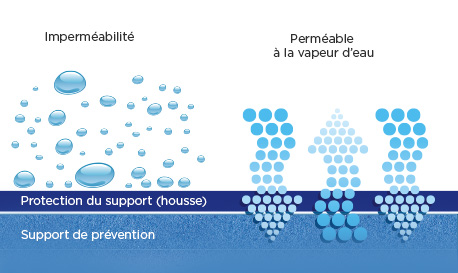
Réduire la macération
L’humidité et les effets de macération constituent un facteur majeur dans l’apparitiondes escarres. Le rôle des supports de prévention est donc de permettre une ventilation et une aération optimales.
Cela se fait :
Grâce à la « respirabilité » de la protection.
Par la ventilation du support.
Les facteurs déterminant le choix du support
Facteurs intrasèques
(Morpho-physiologiques)
 Morphologie
Morphologie
 Sexe & âge
Sexe & âge
 Mobilité
Mobilité
 Incontinence / macération / état cutané
Incontinence / macération / état cutané
 Nutrition
Nutrition
 Pathologies
Pathologies
 Médicaments
Médicaments
Facteurs extrinsèques
Conditions d’utilisations
L’évaluation du patient par une équipe pluridisciplinaire qui compensera les limites de toute grille. Ainsi d’autres facteurs que ceux pris en compte par les grilles d’évaluation entrent en considération
 Confort
Confort
 Stabilité
Stabilité
Niveau de risque
Déterminé par les grilles d’évaluation
Afin de choisir le (ou les) support(s) de prévention le(s) plus adapté(s) pour chaque patient, il convient d’évaluer le risque d’escarre du sujet en utilisant une échelle validée (les plus utilisées étant les échelles de Norton, Braden. Voir ci-contre). Le score fourni par ces échelles permettra la prescription du support le mieux adapté en fonction des facteurs de risque patient (morphologie, sexe et âge, mobilité, incontinence, nutrition, pathologies...)

Quel est le bon support de prévention ?
Le choix du support est une affaire de compromis entre efficacité, confort et stabilité













 France
France Deutschland
Deutschland





 1ère Certification ISO 9001 / EN 46001.
1ère Certification ISO 9001 / EN 46001.